We zijn aan het werven ! Kom bij ons en maak het verschil in onze ziekenhuizen
Pneumopathie interstitielle

Qu’est-ce que la pneumopathie interstitielle de l’enfant ?
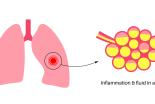
Les pneumopathies interstitielles diffuses (PID) de l’enfant regroupent un ensemble de maladies pulmonaires rares qui touchent le tissu pulmonaire profond (appelé interstitium)
Elles se caractérisent par une inflammation et parfois une fibrose, pouvant altérer les échanges d’oxygène.
Chez l’enfant, ces maladies présentent des spécificités par rapport à l’adulte. Elles sont souvent liées à :
• des anomalies génétiques (notamment impliquant le surfactant pulmonaire) ;
• des troubles du développement pulmonaire ;
• des causes infectieuses, environnementales ou auto-immunes.
Les symptômes peuvent apparaître dès la petite enfance et varient selon la sévérité :
• détresse respiratoire persistante ;
• toux chronique ;
• diminution de l’oxygène dans le sang (hypoxémie) ;
• essoufflement à l’effort ou à l’alimentation chez le nourrisson ;
• fatigue importante ;
• retard de croissance ;
• parfois un hippocratisme digital (élargissement des extrémités des doigts), signe d’une atteinte chronique.
Le diagnostic repose sur une évaluation spécialisée et multidisciplinaire, comprenant :
• une analyse détaillée des antécédents médicaux et familiaux ;
• un examen clinique approfondi ;
• une imagerie pulmonaire (scanner thoracique haute résolution) ;
• des explorations fonctionnelles respiratoires ;
• des analyses génétiques ;
• parfois une bronchoscopie ou une biopsie pulmonaire.
Un diagnostic précoce est essentiel pour adapter la prise en charge et limiter l’évolution de la maladie.
Prise en charge à l’Hôpital des Enfants
À l’Hôpital des Enfants, la prise en charge des pneumopathies interstitielles repose sur une approche spécialisée, individualisée et multidisciplinaire, impliquant notamment les équipes de pneumologie pédiatrique, génétique, nutrition et réadaptation.
Une prise en charge globale et personnalisée
Chaque enfant bénéficie d’un suivi adapté à son profil clinique, avec :
• des consultations régulières de pneumologie pédiatrique ;
• une évaluation fonctionnelle respiratoire ;
• un suivi de la croissance et de l’état nutritionnel ;
• une coordination avec d’autres spécialistes selon les besoins.
Les traitements proposés
Mesures générales
• Oxygénothérapie en cas d’hypoxémie, pour améliorer le confort et limiter les complications ;
• Support nutritionnel pour favoriser la croissance ;
• Kinésithérapie respiratoire si nécessaire ;
• Vaccinations (grippe, pneumocoque, VRS) pour prévenir les infections ;
• Éducation thérapeutique pour aider les familles à gérer la maladie au quotidien.
Traitements médicamenteux
Selon la cause et l’évolution :
• Corticoïdes (traitement de première ligne dans certaines formes inflammatoires) ;
• Immunosuppresseurs (azathioprine, mycophénolate) pour limiter l’inflammation ;
• Antifibrotiques (en cours d’étude chez l’enfant) pour ralentir la progression ;
• Antibiothérapie dans certains cas pour prévenir les infections.
Transplantation pulmonaire
Dans les formes les plus sévères, une transplantation pulmonaire peut être envisagée.
Une évaluation précoce dans un centre spécialisé permet d’anticiper cette option lorsque nécessaire.
Suivi et recherche
Un suivi régulier est essentiel pour :
• adapter les traitements ;
• surveiller l’évolution de la maladie ;
• prévenir les complications.
L’H.U.B. participe activement à la recherche internationale, notamment via le registre européen chILD-EU, et à des essais cliniques visant à développer de nouvelles thérapies adaptées aux enfants.
Conseils aux parents
Surveiller les symptômes au quotidien
• Soyez attentifs à l’apparition ou à l’aggravation de l’essoufflement.
• Surveillez la fatigue, l’alimentation et la prise de poids.
• Notez toute modification de la toux ou du comportement respiratoire.
Faciliter la respiration de votre enfant
• Évitez l’exposition à la fumée de tabac et aux polluants.
• Aérez régulièrement le domicile.
• Respectez les traitements prescrits, notamment l’oxygénothérapie si nécessaire.
Prévenir les infections
• Respectez le calendrier vaccinal recommandé.
• Limitez les contacts avec des personnes malades en période à risque.
• Encouragez une bonne hygiène des mains.
Soutenir la croissance et l’énergie
• Veillez à une alimentation adaptée et suffisante.
• Fractionnez les repas si l’enfant se fatigue facilement.
• Demandez conseil à l’équipe en cas de difficultés alimentaires.
Accompagner votre enfant au quotidien
• Adaptez les activités à ses capacités respiratoires.
• Encouragez une activité physique douce et régulière si possible.
• Prenez en compte son rythme et ses besoins de repos.
Quand recontacter l’équipe ?
• aggravation de l’essoufflement ;
• baisse de l’appétit ou perte de poids ;
• fatigue inhabituelle ;
• infection respiratoire ;
• difficulté à suivre les traitements à domicile.